Tenho certeza que em algum momento da vida você escutou que a dor é única para cada indivíduo e é afetada por inúmeros fatores, inclusive o emocional. Mas, nós, como fisioterapeutas, frequentemente nos perguntamos, qual a importância de saber isso e como lidaremos com isso na prática clínica. E é isso que eu quero te mostrar nesse texto.
A primeira coisa que quero te provar é o porquê que a dor é única para cada indivíduo. E, por que, a mesma condição física dói de diferentes maneiras e intensidades nos nossos pacientes?
A resposta é simples: é culpa do nosso cérebro. O processamento da dor no nosso cérebro irá acontecer em diversas áreas e dependerá da combinação de diferentes fatores como: genéticos, biológicos, emoção, cognição e etc. (GATCHEL et al., 2007; TRACEY; MANTYH, 2007). Além disso, durante a experiência da dor, diversas áreas relacionadas ao sistema emocional são ativadas, como por exemplo, as amígdalas cerebrais (TRACEY; MANTYH, 2007). Dessa forma, para processar os estímulos dolorosos, várias áreas cerebrais serão ativadas e proporcionarão a percepção da dor. Logo, a percepção dessa dor sofrerá influência dos componentes emocionais.
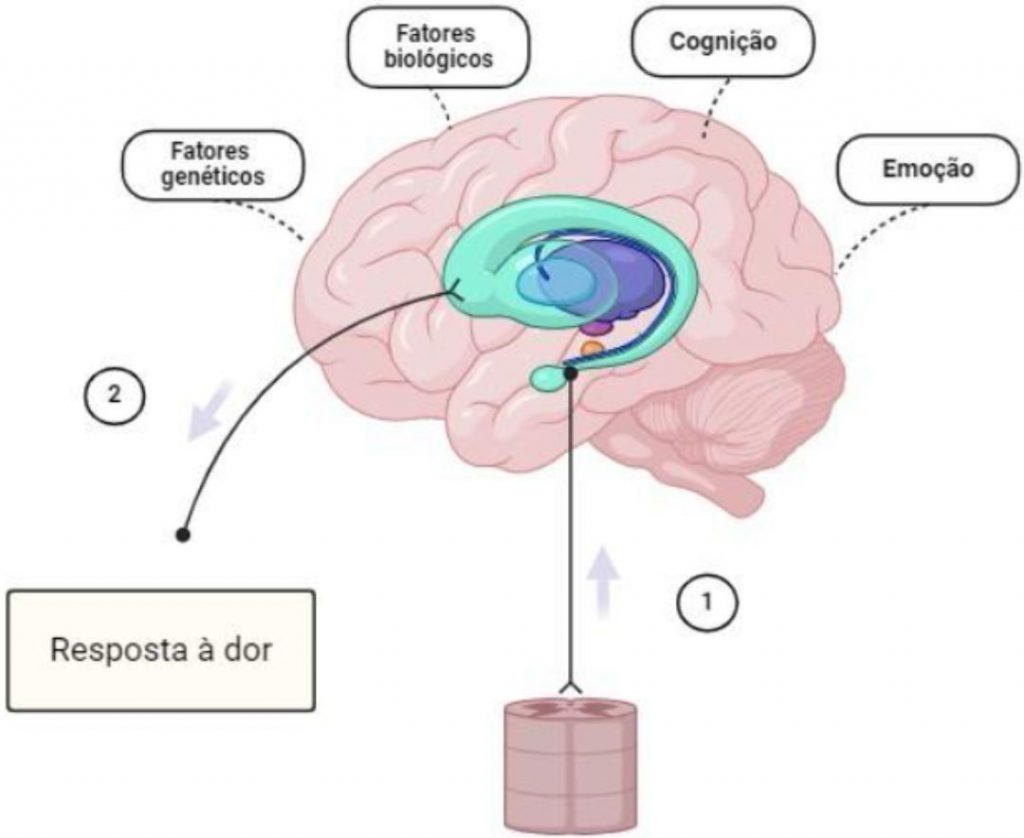
Figura 1. (1) Possível estímulo nociceptivo que será processado no encéfalo e que poderá ativar a área do sistema límbico na interpretação dessa aferência. O processamento da dor também será influenciado pelos fatores genético, biológico, a cognição e a emoção. Dessa forma será gerada uma resposta ao possível estímulo de dor influenciada pela emoção do indivíduo (2).
Uma das emoções e comportamentos mais presentes entre nossos pacientes, é respectivamente, o medo do movimento e a evitação. Vlaeyen em 2000, propôs um modelo pra melhor compreender tal emoção e comportamento: O Fear Avoidance Model (o modelo de medo e evitação). Tal modelo busca explicar o porquê algumas pessoas desenvolvem dor crônica e vivenciam as consequências dessas condições, enquanto outras, conseguem se recuperar de forma satisfatória.
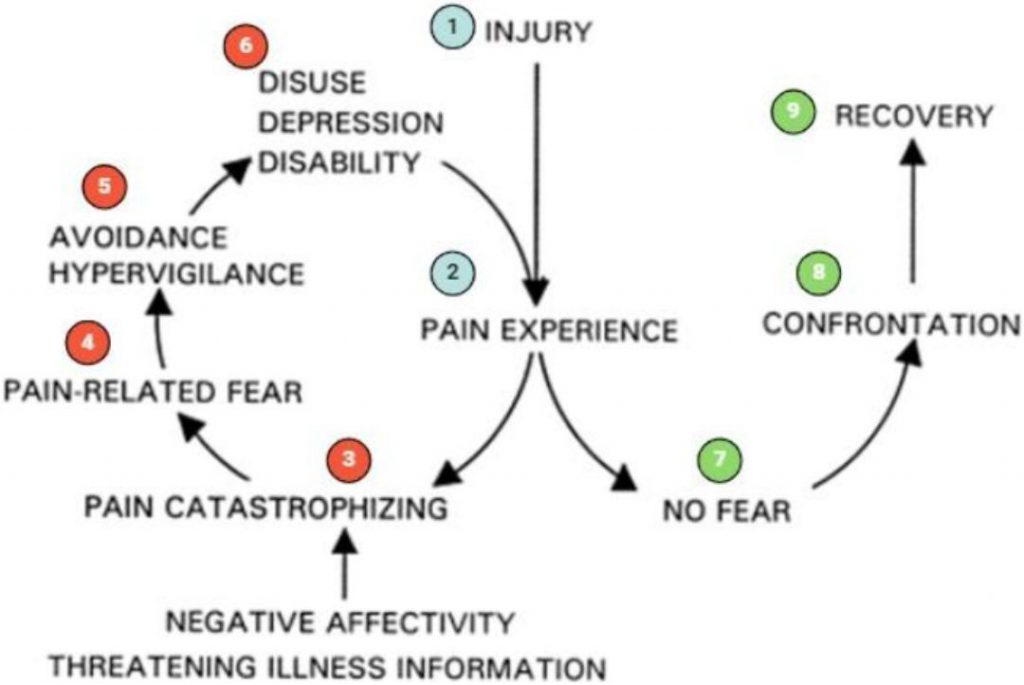
Figura 2. Fear Avoidance Model (FAM) proposto por Vlaeyen e Linton 2000, adaptado com a numeração. O FAM explica que ao acontecer uma lesão (1) e os indivíduos passarem por uma experiência dolorosa (2) pode acontecer dois cursos de recuperação dos pacientes. O de vermelho, após a experiência com a dor, o indivíduo pode catastrofizar a experiência álgica, aumentar o medo relacionado à dor, hipervigilância e por fim o desuso. O desuso pode vir acompanhado da depressão e da incapacidade e fazer o indivíduo permanecer nesse ciclo. Em contrapartida, o individuo ao ter a experiência com dor, pode não apresentar medo, confrontar os sintomas e consequentemente, a recuperação.
Com o FAM podemos observar que, as pessoas que tendem a desenvolver o sentimento de medo e o comportamento de evitação, apresentam sentimentos disfuncionais ao interpretar os sintomas dolorosos. O indivíduo pode começar a interpretar a dor como ameaçadora e grave e, consequentemente, apresentar pensamentos catastróficos, ou seja, pensamentos extremamente negativos e que esperam o pior desfecho possível. Esses pensamentos catastróficos podem levar o medo, a evitação e, consequentemente, o descondicionamento físico (perda de mobilidade, força muscular, capacidade funcional). O descondicionamento físico, além de facilitar a percepção à dor, uma vez que o corpo fica menos preparado para lidar com as demandas físicas normais, pode impactar, significativamente, o estado emocional. O indivíduo pode demonstrar sentimentos ligados à ansiedade e depressão, uma vez que a dor, o medo e a evitação podem levar à adoção de comportamentos de isolamento social perda ou o afastamento do trabalho, e por gerar o impacto significativo na qualidade de vida.
E nós, fisioterapeutas, como devemos agir com esses pacientes com medo de evitação?
Baseado nesse modelo do medo e evitação, há intervenções e estratégias que podemos utilizar para esses pacientes com medo e evitação e obter resultados satisfatório:
| Intervenção | Objetivos | Como é realizada |
| Educação em dor | Ensinar ao paciente sobre a dor: desmistificando, reduzindo pensamentos catastróficos, estimulando o enfrentamento ativo, e ensinar estratégias eficazes de autocuidado. | O terapeuta aborda tópicos em grupo ou individual dos seguintes tópicos: o que é a dor, diferença da dor crônica e aguda, sensibilização central, influência dos fatores psicossociais e importância do movimento. |
| A Terapia Cognitivo Funcional (Functional Cognitive Therapy – FCT) | Combina aspectos da terapia cognitivo-comportamental (TCC) com princípios da reabilitação funcional e terapia baseada em movimento. Mudar a forma como os pacientes pensam sobre a dor e também, corrigir padrões disfuncionais do movimento. | 1) Inicia-se como uma educação em dor; 2) Identifica-se pensamentos catastróficos e auxiliar os pacientes a substituírem crenças disfuncionais por pensamentos realistas e positivos; 3) Analisa-se o movimento observando posturas disfuncionais ou movimentos limitados; 4) Exposição do paciente de forma gradual a enfrentar o medo de forma controlada e progressiva. Além disso, essa intervenção proporciona elementos de conscientização corporal, focando no momento de forma presente e atenta. |
| Exposição gradual | Técnica onde os pacientes são lentamente expostos a situações, movimentos que se teme ou se evita de forma controlada e progressiva. Tem por objetivo reduzir o medo e evitação, demonstrando que não há perigo ao realizar essas atividades. | 1) O terapeuta avalia incialmente e identifica medos evitação. 2) Junto ao paciente, organiza-se atividades em uma hierarquia desde as atividades menos ameaçadoras para as mais ameaçadoras; 3) O paciente é exposto da atividade menos temida/evitada para a mais temida/evitada progredindo gradualmente. Durante a exposição o paciente é orientado a realizar da melhor forma e mais segura possível, é incentivado a perceber sua melhora, repetir aumentando o número ou o tempo da realização da tarefa, e a substituição dos pensamentos deletérios por mais eficazes. |
Dessa forma, espero que esse texto nos ajude a perceber que não precisamos só concluir que a dor afeta a emoção e que a emoção afeta a dor dos nossos pacientes. Que esse texto nos ajude a ver que temos ferramentas e intervenções que podemos utilizar para os nossos pacientes que tenham medo, evitação do movimento, e que essas intervenções podem ajudar além de melhorar a dor, melhorar a forma como o indivíduo enxergue a dor dali a diante!
Referências:
- GATCHEL, Robert J.; PENG, Yuan Bo; PETERS, Madelon L.; FUCHS, Perry N.; TURK, Dennis C. The Biopsychosocial Approach to Chronic Pain: Scientific Advances and Future Directions. Psychological Bulletin, [S. l.], v. 133, n. 4, p. 581–624, 2007. DOI: 10.1037/0033-2909.133.4.581.
- TRACEY, Irene; MANTYH, Patrick W. The Cerebral Signature for Pain Perception and Its Modulation. Neuron, [S. l.], v. 55, n. 3, p. 377–391, 2007. DOI: 10.1016/j.neuron.2007.07.012.
- Vlaeyen JWS, Linton SJ. Fear-avoidance and its consequences in chronic musculoskeletal pain: a state of the art. Pain 2000;85:317–32.
- Vlaeyen, J. W. S., & Linton, S. J. Fear-avoidance model of chronic musculoskeletal pain: 12 years on. Pain, 2012, 153(6), 1144-1147. https://doi.org/10.1016/j.pain.2011.12.009
- O’Sullivan, P., Caneiro, J.P., O’Keeffe, M., & O’Sullivan, K. Cognitive Functional Therapy: An Integrated Behavioral Approach for the Targeted Management of Disabling Low Back Pain. Physical Therapy, 2023, 103(9), pzae128. https://doi.org/10.1093/ptj/pzae128
- LEPRI, Beatrice et al. Effectiveness of pain neuroscience education in patients with chronic musculoskeletal pain and central sensitization: a systematic review. International journal of environmental research and public health. 2023, v. 20, n. 5, p. 4098.
- Cuenca-Martínez, F., Suso-Martí, L., Calatayud, J., Ferrer-Sargues, F. J., Muñoz-Alarcos, V., Alba-Quesada, P., & Biviá-Roig, G. Pain neuroscience education in patients with chronic musculoskeletal pain: an umbrella review. Frontiers in Neuroscience, 2023, 17, 1272068.